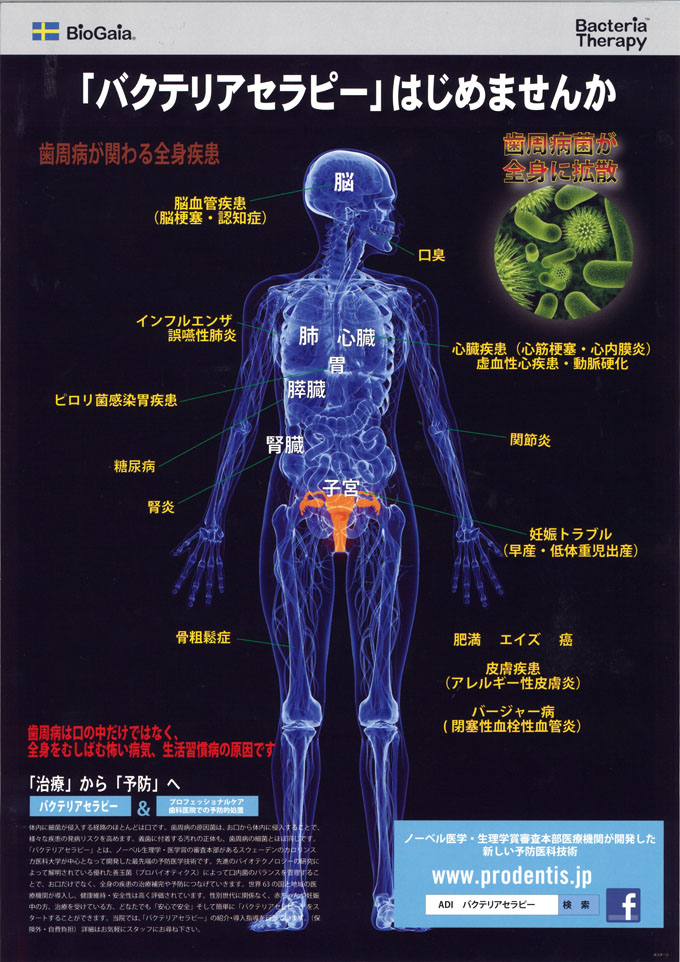
12.歯周病
WF SDJセミナアドバンス 8/14/2011
ハンドやPMTC、SRPスケーリングの時代は終わった。
器具をあてるだけできれいになっていく、痛みを与えない、歯面を傷つけないピエゾンデブライドメント
DHの信頼性や、処置中の思いやり、前後説明事項、励ましのことばや、
無痛な処置が大事で、けっして、時間内に終わらせるということで、あせったり、雑にしたりしない、
患者ごとに処置の内容はかわるのが当然。
処置を受けて良かった、得したと 感じる工夫、気持ちよい、癒される、きれいになって、気持ちよいという、感覚を与える工夫。そして良くなる 結果をえられることです。一度に良くなるより、少しづつでも、患者さんの手の届く範囲で良くなるように。
その結果を必ず、処置後にフォトや、データーで証明する。確認することで、次のステップにつなげる。
サブジンジバーのデリケートエアーフロ
と言うのが、まだ日本には認可されていない。
ペリオパウダー20ミクロンのグリシンパウダー
デブライドメント意味
バイオフィルムマネージメントとという
インフェクションコントロール(感染抑制)である。
バイオフィルムを抑制する、除去は不可能なので除去目的でなく、一回できれいにするのではなく。
回数増やして、一回一回優しくクリーニングする。
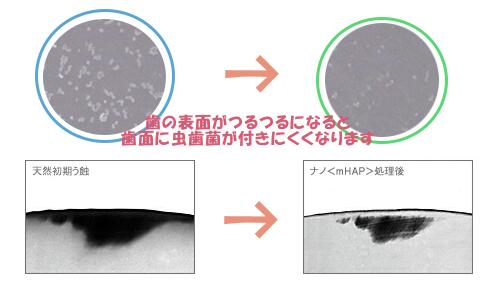
痛みもなく、出血もなく、術後のCTPも無く、ツルツルになり快適
疲れない、時間のかからない早い治癒。
患者さんが実感する、満足する。
予知性:予後の予測を伝えるという事は大切。
抜歯適応であっても、患者が納得の行く
抜歯へのプロセスが必須。
また、インフェクションコントロール後には感染処置は早く治る
根治、根先端病巣の縮小がはやい。
ピエゾンスケーラでない、もっとやさしいバイオフィルムマネージメントはエアーフローデブライトメントでのインプラントへ侵襲無しのケア。
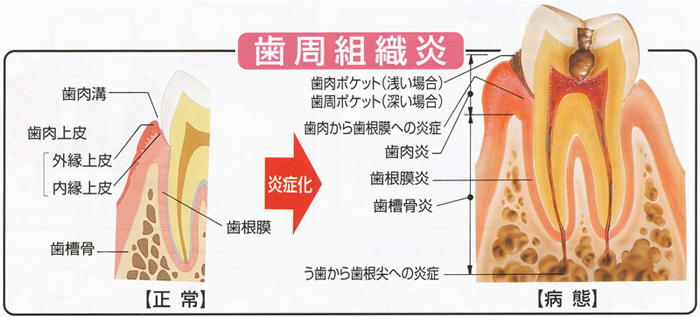
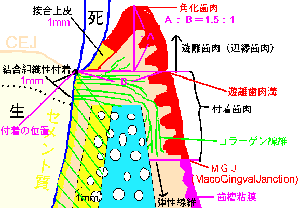
歯肉炎=上皮付着が残っている(アタッチメントロスがない)
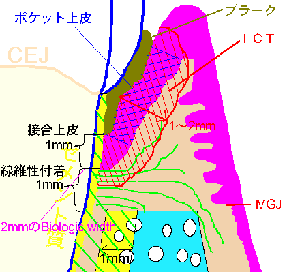
ポケットの中に歯周病菌が存在するだけで歯肉内縁上皮はICT(浸潤結合組織)が発生する。
結果としてICTの中に炎症に関係した成分が増えてくる。
Infiltrated connective tissue 浸潤性結合組織ICT:
ポケット内の根面にレンサ球菌群の虫歯菌や、乳酸桿菌などがバイオフィルムを作り、そこに、糖質が唾液の酵素により糖なりまた糖そのものが浸透してくると、活発に増殖しながらネバネバの不水溶性グルカンゼリーと、酸を出しながら、バイオフィルムがポケット内に増殖してプラーク状厚みのあるバイオフィルムになる。酸は歯の面に作用して、カルシウムなどミネラル成分を歯の結晶構造から奪い、脱灰現象により歯の表面構造を脆弱になる。また、プラーク状に厚みを増すと、プラーク内を遊走する細菌も増え、細菌同士の情報交換(クオラムセンシング)も活発になり、毒素産生や、病原性、抗原性が高まり、そのプラーク内の嫌気性の血液を好む細菌が歯肉内縁上皮に凝集してそのポケット内縁 上皮お結合組織に1~2mmの厚みで炎症が起こる。その部分は結合組織が浸潤してコラーゲンはズタズタに分断され、弾力もなくなり、破れやすく脆くなる。
原因のプラークさえ薄くするように、抑制すれば、クオラムセンシングもなくなる。
プラークを抑制すればICTは改善してする。根先方向にプラークが増大していくとICTも対応して根先方向に拡大し、発生する。しかし常にその厚み、幅は1から2mm以内であり。ICTは歯根面のセメント質との間に接合上皮として上皮結合は残っているが、プローブでは、ここのICT部分にプローブ尖端が入るため、健康なポケット底より、深めに入り込んだり、ポケット内に出血(BOP)を呈する。
炎症性サイトカインにより刺激された破骨細胞により歯槽骨は壊され、炎症から逃れるように吸収されて高さを減ずる。急性症状の場合を除く慢性炎症では歯槽骨頂はICTよりも低く、間には健康な結合組織が介在し歯根面と1mm幅の繊維性付着が存在する。
NCT健康な結合組織になるとポケット内縁上皮の結合組織のコラーゲンが再生してポケット内が狭くなり(ポケットクロージャー・ポケット閉鎖)、圧が発生してプローブが入らなくなる。
上皮付着はクリニカルアタッチメントレベルが移動しいるのではない。CALは変化しない。
|
|
健康な歯肉との付着状態
|
健康な歯肉との付着状態
|
|
|
歯肉炎が起きた根面と歯槽骨、ICTの状態 |
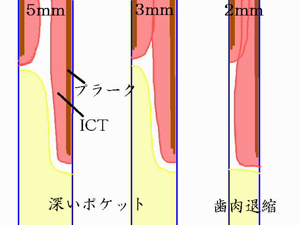
隣接面歯肉の厚みによる病的ポケット
になるか歯肉退縮になるか |
|
歯周治療を必要とする患者さんの見分け方
歯肉炎 = 付着の喪失の見られない歯肉炎
Gingivaitis = Gingivitis without attachment loss(Bone loss)
BOP(Bleeding on Probing) ⇒ 縁下プラークがある
歯周炎 = 付着の喪失の見られる歯肉炎
Periodontitis = Gingivitis with attachment loss
プロービングの目的
1.BOP(炎症の有無)出血をみる
2.ポケット値をみる
3.歯肉のプロービング時の加重に対する抵抗力の強弱をみる
歯周病の治療のゴール
・血の出ない歯肉にする事
・ポケット 2~5mm以下 BOPなし ⇒ 健康
6mm以上でBOPなしはない
菌の種類
名前は常に代わるので、気にする事はないが
グラム陰性嫌気性菌
p、ジンジバリ
P、インテルメディア
グラム陰性通性嫌気性菌
Aa、アクチノマイセスコミッタンス
菌は菌群の集まりとして、作用する。
遊離菌は病原性が少ない。
ある程度の量が増えて菌群にクオラムセンシング(菌群間コミニュケーション)が発生して、病原性が大きくなる。
口臭の観点、エチケットケアとしては食後のケアはある。
歯周病的には、
一日 一回のきっちりケア、で充分?
歯周病の菌群は72時間経ってから問題???
あとはエチケットのためにケアする。
むし歯菌群の増殖とネバネバと酸をだす、
除去しやすさとカリオロジーでの脱灰という観点から、は食後3分以内のケアは必須、
タバコと歯周病のは関係ない????
原因論として、悪影響はある。
しかし、本来、禁煙指導より、デブライドメントがDHの仕事。
患者さんがいやがらない方法で、デブライドメントできて初めて、一人前のDHと言える。
SRPとデブライドメントのちがい
SRPはテクニック居る。見えないポケット内をブラインドで手探りで行う。
やり過ぎるのでセメント質を傷付ける、作業時間が長い、
後遺症で知覚過敏など起こし、痛む。傷ついたセメント質でアタッチメントロスを起こす。
デブライドメントは簡単。しかし達成感なし、短い作業時間、
患者の不快症状なし、傷つかないが少し歯石は残る。
患者はリピーターになるので数回後にはきれい歯石もなくなる。
プログラムを作る:
1.セルフケアの確立
2.定期的回数
3.患者説明
4.記録を作る。フルマウスー…
メンテナンスでは同じに処置を繰り返すプログラムを建ててやる事で、最小限の処置で、効果の少ない処置を見つけ省きゴールの予測や、予後の判定もできるので患者評価も高まる。
記録は
チャート
フォト、レントゲン
介入部位
使用器具チップの種類なども
作業時間
来院頻度
生活背景
キャンセル
プロトコル作成(インスツルメンテーションする前に)
患者希望:既往、通院回数、経済状況
疾患程度:歯肉炎、PPD、根分岐部病変、リスク
歯周治療既往:根面のキズ、歯肉退縮、評価
今より良くなるという希望を与えること。
メンテナンスのたびにやる事:
1.説明事項
2.審査診断結果
3.原因と状況
4.処置をの目的と方法
5.歯周病の特徴(再発と予防)
根分岐部病変(1から3)
清掃し易い形態にする。
分割、切断、分割除去、分岐部形成(根修正、歯槽骨修正)
トンネル形成は
予後は悪い。カリエスリスク高い。フッ素の応用。
1度は治る、セルフケア強化へ
ファーケーションプローブで検査
Piezoマスターではpl4・5のボール付きチップでクリーニング
例)
遠心分岐部2度をオペなし、ノンサージェリーで形成で歯冠部からの歯頸根ライン修正で対応
ICTに触れないように形成。
メンテナンスでこん面ケアしてる、フッ素もしてる、
セルフケアが出来ていると神経に反応象牙質が出来て3か月の初期治療すぎて、歯髄反応が起きない、知覚過敏ない。
定期的にデブライドメントすることで、分岐部の病原化を抑制する
カリエスリスクは高い、
Instrumentation:器具を用いたバイオフィルムマネージメント
Aim:Remove biofilm
How to:
1.Scaling
2.Root debridement
3.Air-polishing(air-flow)
4.Air debridement(Prio-Flow)
以上の処置どれかで対応する。
60分での歯周病のメンテナンスの時間配分:
問診5分:
審査5分:表情、顔色、
診断プログラム5分:粘膜、舌、機能、審美、協力度、理解度、サポート、
報提供10分:今の状況、傾向、予後は、今日の処置、セルフケア指導
徐去10分:深いPPDならデブライドメント、
浅いPPDならプロフィラキシスprophylaxis
PMTCは今はやってない。
バイオフィルム除去と歯面研磨は違う。
情報提供10分:処置中に気づいたこと・リスク部位の評価ほめる、カリエス予防の説明事項
イエテボリテクニック(基本予防)フッ素ブラッシング法
今後起こり得る問題点。(補助用具の操作記憶、は3ヶ月持たない。)
リマインドさせるためのリコール
メンテナンスとの違い、手を加えること。維持する。
歯周サポート治療SPTとも言う。
次回のアポ5分:患者さんによって間隔は違う。安定していたら12ヶ月毎の来院、
同じ間隔、3.4ヶ月、
確認のため短期間3.4ヶ月
前より悪くなったら、短くリコール。復活して良くなっても数回目まで確認してから間隔を長くする。
インスツルメンテーションの効果
ポケットの深さ
3.5mm以下:ポケットの改善変化PPD0,ダメージ0.5歯肉退縮
4-6.5mm:ポケットの改善1-2mm
7mm以上:ポケットの改善2-3mm
リコールの効果
インフェクションコントロールを持続させる。リマインドさせる。
リコール
バイオフィルムの構造
付着する表面の性状によって呼び方が違う。
クオラムセンシングquorumsensing
ある程度の量に達すると、菌群はオートインデュサーで会話して、
毒素産生や遺伝子変化などを起こし、お互いに環境に反応をして居る。
AIr-flowは良いが
重曹パウダーは軟組織を傷付けるエナメル質で30-40ミクロン
露出根面は禁忌
今はグリシンパウダーならEDJ(エナメルセメント結合部位)付近の除去にも使える。
エナメル質で一回4ミクロン削れる。
露出根面も可能
露出根面上のバイオフィルム
エアポリッシング(グリシン)
除去効果
軟組織感受性
風邪も引かなくなる、具合悪くなることがないと実感
エアフロだけで管理していた。
傷さえ付けなければ、セメント質は増える
グリシンパウダー:
研磨深度浅い、しかしダイレクトに当てれば、粘膜に穴開く、
パウダーの量が大切調節、最小限にする。(EMSのみ)
インプラントにはカルシウムはダメ
除去効果は重曹の10分の一
軟組織感受性を比較する:
5mm以内のポケット深さPPDで
1.ハンドスケーラークリーニングでBOPもプラークもわずか増えた。キズ多い
2.重曹によるエアフローも同じにわずか増えた。少しキズ
3.グリシンパウダーエアフローだけにする。二週間後BOPとプラークが減った、ほとんどキズなし。
4.何もしないのはすべて変化なし。わずか病的悪化でBOP増えた。
グリシン:
生体必須アミノ酸、水溶性、天然甘み、コラーゲンの30%の主成分。
ユーリミラーの実験:ユーリー(原爆の開発責任者)
生命発生の実験で
出来たのがグリシン、アミノ酸のなかで構造が簡単。
歯冠方向から根面に向けて、使える。ただし、歯肉に直接当てない。粘膜傷ついて、出血する。
実験ではポケット内縁下2-3mmまで届いた。
ICTがあると解剖学的ポケット底は臨床的ポケット底より1.05mm上
急性ではもっと広がる
プラークの最深部は解剖学的ポケット底より1mm上で止まっている。
そこまでは結合上皮が根面についているから。
だから5mmのポケットなら
エアーフローでバイオフィルムは除去できる。
だから、少し深い3,4mmポケットなら可能、全く触れる事なく綺麗に出来る。
効果で艶が出る。グリシンに抗炎症作用も見つかった。
超音波EMSスケーラーでのデブライドメントではハンドやSCと違い、
擦ると言うよりはバイブレーション(振動)とキャビテーション(泡破壊)での除去なので
ほとんど器具が歯根面に触れるだけで、削ることなくバイオフィルムなど抑制できる。
EMSはパワーは40%でオーケー。歯面保護のため擦らないように器具の尖端を当てるだけ。
メンテナンス長く永く通院する患者は、毎回パワーは20%でも充分。
EMS以外の超音波スケーラーの実験では
エナックもスプラッソンもパワー100%でもキャビテーションの泡の発生がは少ない。
EMSなどピエゾン超音波のチップの動きは、一方向だけの超音波振動なので、チップのサイド面を当てると歯の表面を叩かないのでセメント質にヒビが入らない。他のエアーや電磁式のエアスケーラーはチップが回転振動なので、どの方向でも歯の面を叩くので、かなり響くし、ヒビが入る。
プラークスコアPCR50
ポケット内出血BOP62.5
目標は25%
ポケット深さPPD5mm以上49個所
目標は0
根分岐部病変で水平方向のPPD3mm以内
情報提供した。
セルフケアの確立
インスツルメンテーションして
3ヶ月ごPCR16
BOP36.7
PPD15
次の3ヶ月エアフロポリッシングでPCR8
BOP13%
PPD8
10ヶ月
PCR5
BOP4
PPD0
残りは自然脱落待つ事に
18ヶ月後ほとんどBOPは1歯だけで、継続中。
植立角度、表面性状などは、天然歯よりメンテナンス管理難しい。
永くメンテナンスに通ったインフェクションコントロールのラインに乗った患者さんだけがインプラントに適応出来る。
口腔内伝播リスク
親知らずなど深いポケットが残っていると、感染リスク高い
エアフローや超音波スケーラー時のサクションテクニックはハンドピースとくっついて動かす。
角度はほぼ90度
携帯のハンドピスより卓上型はパウダーボトルが大きくパウダー多いのでDHがつかうのに良い、
フィルマウスも可能。
Drは1.2歯を形成面のクリーニングなどに使うにはー携帯型ソフトパウダーだけ。
エアフローやスケーラーのハンドピースのクリーニングラインがイエテボリにはある
ドライエアーが良い。
|